Introducción
La diabetes mellitus (DM) se ha convertido en uno de los principales problemas de salud pública a nivel mundial, y México no es la excepción. Su impacto se manifiesta en la morbilidad, la mortalidad y los costos asociados a la atención médica1. En particular, la diabetes mellitus tipo 2 (DM2) representa un desafío significativo debido a su alta prevalencia, su naturaleza crónica y las complicaciones que puede generar si no se controla adecuadamente. En México, la DM2 es el tipo de DM más común y constituye la segunda causa de muerte, con una tasa de 117 defunciones por cada 100,000 habitantes en 20193.
Respecto al tratamiento, están descrito que la insulina es esencial para aquellos pacientes en los que los medicamentos antidiabéticos orales no son suficientes. Sin embargo, en México, las barreras de acceso, la disponibilidad irregular y los costos elevados contribuyen como factores negativos en la adherencia terapéutica.
¿Qué es la insulina y qué es la diabetes mellitus?
La insulina es una hormona, es decir, una proteína que funciona como “mensajero químico” y es producida y secretada hacia la sangre por el páncreas. Su función consiste en permitir que la glucosa sea reconocida por las células del cuerpo, al reconocerla es aprovechada directamente de la sangre para utilizarla como fuente de energía. Cuando hay una deficiencia en la producción de insulina, las células no pueden reconocer la glucosa en la sangre, no la absorben (no hay “mensaje”) y consecuentemente se acumula en la sangre. El incremento de la concentración de glucosa en la sangre se denomina hiperglicemia6 (Figura 1).
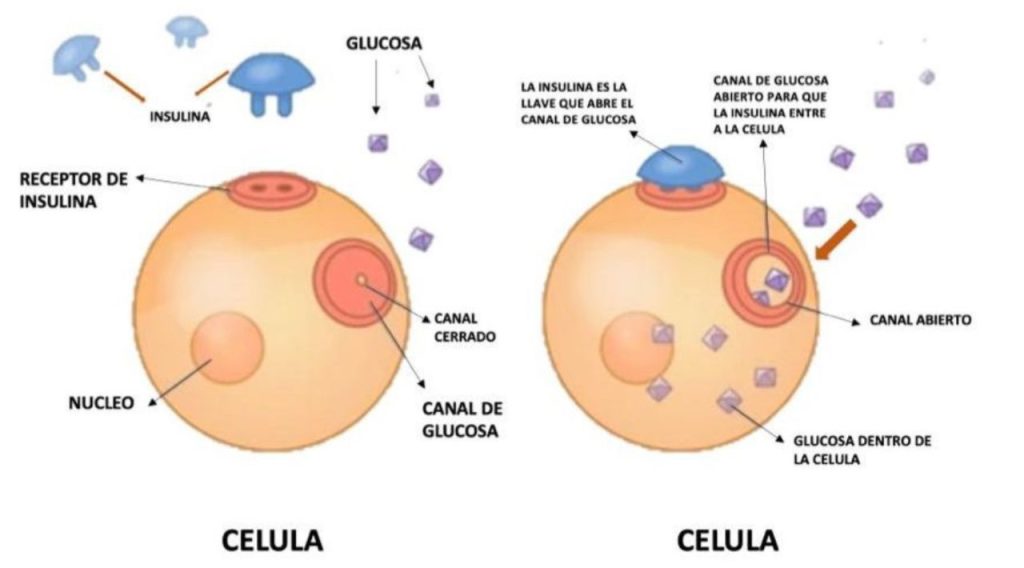
Figura 1. Representación esquemática del efecto de la unión de la insulina a su receptor en la membrana celular, lo que activa mecanismos intracelulares que permiten la captación de glucosa. Secchi-Nicolás NC. Guía mexicana de práctica clínica para el diagnóstico y tratamiento en pacientes adultos con diabetes tipo 2. Rev Mex Endocrinol Metab Nutr.” 2023;10(Supl 2):1–86
La DM es una enfermedad en la cual el páncreas tiene alteraciones en diferente grado para producir la insulina, por lo tanto, su principal consecuencia es la hiperglicemia. La DM también puede ocasionar daño en otros órganos, ya sea por una alteración grave de la secreción de insulina o por el tiempo prolongado en que transcurre la enfermedad 1,2,3,5.
¿En qué consiste el tratamiento?
La principal estrategia para el tratamiento de la DM consiste en disminuir los niveles de glucosa
en la sangre, ya sea favoreciendo la absorción de glucosa (antidiabéticos orales) o administrando
insulina inyectada, es decir, sustituir la función del páncreas.
No obstante, el manejo de la diabetes mellitus necesariamente implica una combinación de
estrategias que incluyan cambios en el estilo de vida, medicamentos orales y, en muchos casos, la
utilización de insulina. Esta última es fundamental para reemplazar o complementar la insulina que el cuerpo requiere para aprovechar la glucosa en sangre, mantener la energía celular y prevenir complicaciones asociadas a la DM1.
Cuando el páncreas no es capaz de producir suficiente insulina se requiere su administración
externa, bajo este contexto, se vuelve el pilar terapéutico para asegurar el control de los niveles
de glucosa. Dada su relevancia en la práctica clínica, es fundamental conocer los diferentes tipos
y presentaciones de insulina, ya que estos factores influyen tanto en la eficacia del tratamiento
como en la accesibilidad para los pacientes3.
Tipos y presentaciones de insulina
El objetivo principal del tratamiento con insulina consiste en imitar la secreción fisiológica del páncreas, respecto a los tipos de insulina se identifican dos grandes grupos, los cuales, a su vez describen la velocidad en la que tardan en hacer efecto en el cuerpo (acción corta, intermedia o rápida):
1. Insulinas humanas: diseñadas para ser iguales o muy similares que produce el cuerpo.
- Regular, de acción corta.
- NPH (“Neutral Protamine Hagedorn”), de acción intermedia.
2. Análogos de insulina: han sido modificadas en comparación con la insulina humana.
- Lispro, Aspart y Glulisina, las tres de acción rápida.
- Glargina, Determir y Degludec, las tres de acción prolongada.
- Premezcladas, tienen una combinación de una insulina de acción rápida y una intermedia.
3. Por otro lado, respecto a sus presentaciones, en México se comercializan de dos formas:
- Frascos multidosis, los cuales deben aplicarse con jeringa.
- Plumas precargadas o cartuchos, que son más cómodas, pero con un costo más elevado2
La insulina más utilizada en México
En el sistema de salud público la insulina NPH es la que más se prescribe debido a su bajo costo y gran disponibilidad. Aunque las insulinas análogas y las premezcladas ofrecen ventajas como la prevención de hipoglucemias (disminución grave de la concentración de glucosa en la sangre) o mayor comodidad, su precio limita su uso a gran escala5. Además, en 2023 el mercado de insulinas en México estuvo dominado por cuatro compañías: Eli Lilly, Novo Nordisk, Sanofi Aventis y Pisa, que concentraron el 44% de las adquisiciones públicas. A pesar de ser compras consolidadas, los costos no han disminuido significativamente4.
Comparación en la efectividad de las insulinas
La eficacia del tratamiento con insulina suele evaluarse a través de la reducción de la hemoglobina glucosilada (HbA1c), un indicador medido en estudios de laboratorio que refleja el control de la glucosa en los últimos tres meses:
- NPH (↓1.06%): Su función principal es mantener estables los niveles de glucosa en la sangre entre comidas y durante la noche.
- Glargina (↓1.25%): Su efecto es prolongado y uniforme a lo largo del día, ayudando a reducir el riesgo de hipoglucemias.
- Premezclada lispro/lispro protamina (↓1.35%): combina una insulina de acción rápida.
(para controlar la concentración de glucosa en sangre después de comer) con otra de acción intermedia (permite mantener la concentración de glucosa estable entre comidas). Aunque las insulinas análogas muestran una ligera ventaja, la diferencia clínica no siempre es significativa. Por ello, la NPH sigue siendo la opción más utilizada1,2.
El gasto de la insulina en México
El costo depende del sector y de la presentación:
– Costo anual estimado con dosis de 10 UI/día (unidades internacionales al día):
• NPH: $2,808 MXN
• Glargina: $3,104 MXN
• Premezclada: $3,797 MXN
– Costo total anual por paciente (incluyendo atención médica):
• NPH: $8,978 MXN
• Glargina: $9,275 MXN
• Premezclada: $9,970 MXN 1,2
– Costo en farmacias privadas:
– NPH: hasta $700 por frasco.
– Glargina: hasta $2,161 por frasco.
– Plumas precargadas: ≈ $2,000 por caja4.
Además, debe considerarse el gasto por los insumos adicionales (p. ej.: jeringas, tiras reactivas, lancetas, etc.), los cuales pueden representar entre $3,000 y $4,000 MXN al mes si no son cubiertos por las instituciones públicas2.
Tabla 1. Costo-efectividad de tratamientos para la diabetes mellitus tipo 2
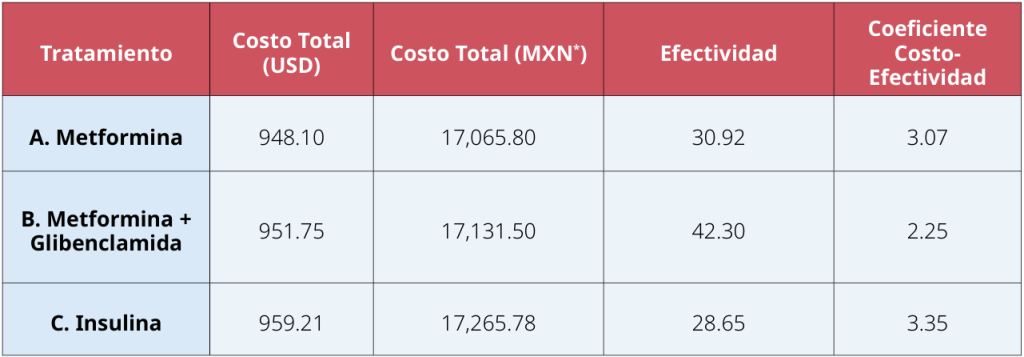
Tipo de cambio: 1 dólar (USD) equivale a $18.38 pesos mexicanos (MXN)
Fuente: López-Esteves P, Rangel-Osuna F, Yañez-Santaolalla J, Hernández-Castro A, Arredondo-López A. Costo-efectividad del tratamiento con insulina para el control de diabetes mellitus tipo 2 en México.
Horizonte Sanitario. 2022;21(3):433–9. Disponible en: https://www.scielo.org.mx/scielo.php?script=sci_arttext&pid=S2007-74592022000200204
Conclusión
La DM2 continúa siendo un desafío prioritario de salud pública en México, con repercusiones sociales y económicas. Respecto al tratamiento con insulina, la NPH es la más utilizada por su bajo costo, aunque los análogos de insulina muestran una eficacia discretamente mayor2,5.
El principal obstáculo para el acceso al tratamiento con insulina son los altos costos en el mercado privado, el cual está concentrado en pocas compañías, y el desabasto recurrente, lo que contribuye a la pobre adherencia terapéutico4.
Se requieren políticas públicas sostenibles que garanticen la disponibilidad continua de insulina a precios justos, así como investigaciones que incluyan no solo la eficacia clínica y el costo, sino también la adherencia, los efectos adversos y la calidad de vida de los pacientes3.